- ¿Por qué el Coronavirus (SARS CoV 2) afecta más gravemente a los hombres, y a los hipertensos?
Un estudio que incluyó a varios miles de personas en Europa mostró que los hombres tienen una concentración más elevada que las mujeres en la sangre de la enzima convertidora de la angiotensina 2, conocida como ACE2, lo que puede servir como explicación de que ellos sean más vulnerables al coronavirus, y si bien se enferman tanto como las mujeres, hacen un cuadro más grave, porque el SARS-CoV-2 infecta las células a través del receptor ACE2, que es un receptor de la superficie celular. Esto también explicaría porque afecta más a las personas hipertensas o con cardiopatías.
- ¿Cuántos coronavirus existen que infecten a los humanos?
Este virus es ya el séptimo miembro de la familia de los coronavirus que son capaces de infectar a los humanos, cuatro de ellos causan nada más que un cuadro de resfrío común y dos de ellos detonaron epidemias. El primero fue el coronavirus que produjo la epidemia de SARS en los años 2002-2003 y desapareció rápidamente, después vino el virus que causó el MERS (Síndrome Respiratorio del Medio Oriente) en el año 2012, que se ha confinado en esa región del mundo sin propagarse demasiado. Pero el SARS CoV 2 que causa la enfermedad COVID-19 se ha propagado ya por los cinco Continentes de tal manera que incluso ha golpeado la economía mundial.
Si queremos comparar este virus con su antecesor más grave el del SARS, que apareció en el 2002 y que se propagó a 30 países, veremos que únicamente infectó a 8.422 personas y mató a sólo 916 de ellas antes de poder considerarlo contenido ocho meses después. Pero, el virus causante del COVID-19, ha infectado ya a más de 21 millones de personas y ha matado a más de 773.000 al momento de escribir este artículo.
- ¿Por qué este virus ha causado más muertes que otros coronavirus más letales?
Esto se explica no sólo por una pobre respuesta de los diferentes sistemas sanitarios o por la impericia de algunos gobiernos (aunque eso en algunos casos puede haber ocurrido). Su gravedad tiene que ver con la epidemiología particular del virus, que estamos empezando a conocer, después de algunos meses de su descubrimiento. Su secuencia genética descifrada por científicos chinos se encuentra disponible desde enero, lo que permitió que diferentes laboratorios produjeran la prueba diagnóstica de reacción en cadena de la polimerasa (RT-PCR) y comenzaran a desarrollar diversas vacunas. Así sabemos que los coronavirus tienen varios aspectos en común, más allá de pertenecer a la misma familia de coronavirus (y tener secuencias genéticas que son muy parecidas).
Pero ahí es donde terminan las similitudes. Algunas características explican por qué este virus ha sido tan devastador y también nos entrega pistas de cómo podríamos combatirlo mejor. Y estos puntos clave tienen que ver con su tasa de mortalidad, sus síntomas, su período infeccioso y algunos detalles en su número de reproducción (ver figura 1).
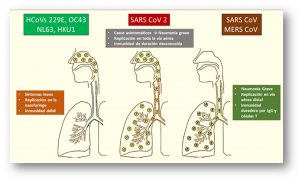
Figura 1: El virus que produce la enfermedad COVID 19 mezcla elementos de otros coronavirus más letales y de otros más contagiosos, adquiriendo un perfil de especial peligrosidad.
Una forma en que los epidemiólogos cuantifican la letalidad es la tasa de letalidad, que es la probabilidad de que una persona muera si enferma. Los dos coronavirus más letales son el del SARS y el del COVID 19. La tasa de letalidad del SARS fue de alrededor del 11%. Se estima que la de COVID-19 está entre 0,5-2%, por lo que es apenas es un 10-20% de lo mortal que fue el SARS. ¿Pero entonces por qué este virus ha sido más grave al fin de cuentas? Esto es porque es más difícil de controlar ya que hay más contagiados que pueden seguir propagando la enfermedad. El SARS no se extendió tanto porque, paradójicamente, era “demasiado mortal”. (Esto también ayuda a entender por qué las epidemias de ébola, que pueden matar rápidamente entre el 80 y el 90% de las personas infectadas en algunos brotes africanos, finalmente disminuyen).
- ¿Si la mayoría de los enfermos son leves, cómo se explica que sea tan grave?
Cuando los CDC de China publicaron un gran estudio con más de 44 mil pacientes, describieron que el 80% no hacían más que una neumonía leve, pero un 20% necesitaba hospitalización, y un 5% eran muy críticos. Pero, aunque el virus del COVID-19 sea menos mortal que el que causa el SARS o el MERS, eso no significaba que sea menos “peligroso”, pues enferma a muchas más personas. Para entender por qué, considere dos virus. Imagínese que, por cada 1000 personas, el primero enfermó gravemente a 20 y mató a dos: su letalidad es entonces de un 10%. Ahora imagine que el segundo virus enfermó a 200 de estas mismas 1000 personas, 180 de forma leve o moderada, y las mismas 20 graves, matando igual a dos enfermos. Como la tasa de letalidad se calcula como muertes entre quienes enfermaron, en este caso es apenas un 1%. La segunda enfermedad parecería mucho más leve, pero en realidad, es mucho peor pues tiene diez veces más personas infectadas, igual cantidad de casos graves y muertes cada 1000 personas, pero se extiende mucho más, con más víctimas, como nos enseña Nicholas Christakis de la Universidad de Yale .
El ejemplo del segundo virus refleja muy bien la pandemia actual. La enfermedad COVID-19 sacó lo peor de los dos mundos: la gravedad del SARS y la fácil propagación de sus virus familiares que causan el resfrío común. Abarca una variedad de síntomas (que afectan no solo el sistema respiratorio, sino que causan trombosis e inflamación que pueden afectar casi todo nuestro organismo). Un detalle muy preocupante es que probablemente la mitad de los infectados son asintomáticos, y, ya que, para muchos, los síntomas se asemejan a un resfriado leve, el público y los políticos tienden a tomarlo menos en serio. Y estos casos leves hacen que controlarlo sea más difícil, pues la gente lo tiende a mirar con un ingenuo optimismo, minimizando sus consecuencias o simplemente negándolas. Con el SARS nadie en su sano juicio se hubiera atrevido a tener una posición negacionista, pero con el COVID 19, la epidemia del negacionismo ha sido casi tan contagiosa como la misma enfermedad, tanto entre la población (especialmente los más jóvenes) como entre algunos gobiernos de corte populista.
Para empeorar las cosas, ahora sabemos que el virus del COVID-19 es transmisible antes de que aparezcan los primeros síntomas. Muchos gobiernos aconsejaron a las personas que se quedaran en casa sólo si mostraban signos evidentes de enfermedad o eran un contacto estrecho. Estas recomendaciones tan livianas se hacían a pesar de que los especialistas ya veníamos advirtiendo que los portadores asintomáticos eran un problema real.
La prevalencia de síntomas leves similares a los de la gripe obliga a que los gobiernos, los medios de comunicación, las empresas y el público deban redoblar sus esfuerzos para promover las precauciones de seguridad porque habrá una tendencia natural al descuido y a no percibir el peligro verdadero. Es más difícil entregar un mensaje de salud pública consistente cuando el virus se las arregla para ser tan variable en la forma en que elige a quien daña gravemente, a quien mata o a quien sólo afecta muy levemente.
- ¿Cuál es el real peligro de los portadores asintomáticos?
El período entre la infección por un virus y la aparición de síntomas se denomina «período de incubación». Esto varía de 2 a 14 días para COVID-19 (por eso el período de cuarentena recomendado es de 14 días) y generalmente es de 6-7 días. Pero lo crucial es el «período latente», que es el tiempo desde la infección a la posibilidad de transmitir la enfermedad a otras personas. Debido a que el período de incubación del virus del COVID-19 es generalmente más largo que el período latente, ha sido mucho más devastador que el virus del SARS o el MERS. Los pacientes con COVID-19 tardan unos siete días desde la infección hasta mostrar sus primeros síntomas, pero pueden propagar la enfermedad por unos 2-4 días antes de que tengan ningún síntoma. De hecho, los 2 días antes de la aparición de los síntomas pueden ser cuando son más contagiosos.
El número de reproducción del virus, conocido como R0 (pronunciado «R-Cero»). Mide cuántos casos nuevos se originan a partir de un caso. Pero, la transmisibilidad de un virus no tiene por qué ser la misma para todas las personas. Cuanto mayor sea la variación entre personas es más probable que una epidemia presente super propagadores, como en el SARS. Si la variación es mucha, el riesgo de un brote a partir de una persona determinada es bajo y levantar las cuarentenas no es tan peligroso porque el riesgo del común de las personas es muy bajo. Por otro lado, si no hay gran variación en la infecciosidad es mucho más probable que el virus siembre nuevas infecciones al levantar las cuarentenas. Esto hace que los esfuerzos para detener la propagación sean menos eficaces en el COVID 19.
El hecho de que las personas infectadas puedan transmitirlo antes de que aparezcan los síntomas (el llamado “período de desajuste”) significa que su detección sea muy difícil, que la cuarentena obligatoria tenga más sentido y que su baja variación del número de reproducción la haga con frecuencia necesaria. Por todo ello se requiere una red de testeo y trazabilidad más robusta, con capacidad de aislamiento de contactos rigurosa. Lo más importante en el concepto de portadores asintomáticos es la gran proporción de personas infectadas que no presentan síntomas pero que son contagiosas. Una consecuencia es que un programa de testeo donde las personas acuden a buscar atención médica sólo cuando se sienten enfermas, no sirve para el COVID-19. Dado que no podemos confiar en los síntomas para identificar los casos, las pruebas deben ser muy numerosas y los resultados deben obtenerse los más rápidamente posible.
- ¿Qué podríamos esperar para el futuro inmediato (2020-2021)?
Las características especiales del virus del COVID-19 permiten predecir que infectará inexorablemente a un gran porcentaje del mundo antes de que la pandemia haya disminuido su curso, este es un parámetro epidemiológico conocido como «tasa de ataque». Se estima que, de no mediar una vacuna, al menos el 40% de los 7.600 millones de personas del mundo probablemente se infectará, ocasionando millones de muertes, a lo largo de varios años. Tenemos un largo y doloroso camino aún por recorrer.
Así que será mejor que nos cuidemos y tomemos decisiones prudentes mientras aparece una vacuna. Además, como esa vacuna podría tardar o no ser efectiva, los médicos y científicos debemos redoblar los esfuerzos por encontrar tratamientos efectivos para la enfermedad con diversas alternativas de fármacos. Recordemos que en otra enfermedad causada por un virus RNA, como el VIH, todavía no disponemos de una vacuna efectiva, pero sí se ha logrado controlar la enfermedad con una combinación de fármacos antivirales. Ante esto, los países no deben cruzarse de brazos y deben fomentar la investigación de nuevos tratamientos. Por el momento, nuestra mejor vacuna somos nosotros mismos.
